Si funksionon testi NIFTY by GenePlanet?
Zbulimi i anomalive kromozomale fetale
Në fund të viteve 1960, shkenca dhe mjekësia zbuluan se duke analizuar lëngun amniotik, ata mund të përcaktojnë nëse fetusi ka anomali kromozomale (të tilla si sindroma Daun). Testet e tilla diagnostike përdoren edhe sot dhe quhen amniocenteza. Amniocenteza është një procedurë invazive në të cilën gjinekologu fut një gjilpërë në mitër nën kontrollin e ultrazërit. Ai pastaj merr një mostër të vogël të lëngut amniotik. Ky lenge përmban qelizat nga lëkura e fetusit dhe ato përmbajnë materialin e tij gjenetik. Duke analizuar atë material gjenetik, ne mund të zbulojmë nëse fetusi ka ndonjë defekt kromozomal.
Amniocenteza paraqet një rrezik të caktuar, sepse, në disa raste (zakonisht të rralla), mund të çojë në abort. Kjo është arsyeja pse shkencëtarët kanë punuar shumë në metoda të tjera, më pak invazive për zbulimin e anomalive kromozomale, të cilat nuk paraqesin rrezik të abortit.
Testi NIFTY by GenePlanet
Në vitin 2011, testi NIPT u fut në praktikën klinike. NIPT eshte një akronim për metoden jo-invazive prenatale. Si amniocenteza, NIFTY bazohet gjithashtu në analizimin e materialit gjenetik të fetusit, por këtë herë, i izoluar nga gjaku i gruas shtatzënë. Pas shtatë javëve të shtatzënisë, gjaku i mamasë së ardhshme përmban ADN-në e fetusit të saj - e quajtur ndryshe "ADN placentare". Ky lloj testimi është jo invaziv dhe në këtë mënyrë i sigurt si për gruan shtatzënë ashtu edhe për fetusin.
Behet duke marrë një mostër të vogël gjaku nga gruaja shtatzënë. Testi NIFTY by GenePlanet është më shumë se 99% i saktë në zbulimin e trisomive më të zakonshme të pranishme në lindje - sindroma Daun, Edwards dhe Patau.
Testi NIFTY by GenePlanet mund të testoj edhe për anomali të tjera kromozomale, përfshirë trisomitë e kromozomeve të tjera, aneuploiditë e kromozomeve seksuale dhe 60 sindroma të mikrodelesionit dhe dublikimit. Nëse dëshironi ju, testi NIFTY zbulon edhe gjininë e fëmijës.
"ADN e placentës" në gjakun e nënës
Gjaku i gruas shtatzënë përmban ADN pa qeliza; fragmente të shkurtra të materialit gjenetik që qarkullojnë në gjak. Gjatë shtatzënisë, gjaku i gruas përmban fragmente të ADN-së pa qeliza, si të sajat ashtu edhe të fetusit. Për të kryer me sukses Testin NIFTY by GenePlanet, pjesa e fragmenteve të fetusit në gjak (fraksioni fetal) duhet të jetë 3.5% ose më shumë. Nga java e 10-të e shtatzënisë, fraksioni i fetal është zakonisht mjaft i lartë për të mundësuar testin NIFTY.
Metodologjia e testit NIFTY by GenePlanet
Një mostër prej 10 ml e gjakut të gruas shtatzënë analizohet në laboratorin tonë në Evropë. Ne renditim miliona fragmente të ADN-së së fetusit dhe nënës në secilën mostër duke përdorur teknologjine me të besueshme.
NIFTY by GenePlanet krahason kromozomet në mostrën e testuar me kromozomet optimale të referencës dhe përcakton me saktësi praninë e anomalive gjenetike. Nëse aneuploidia është e pranishme, zbulohet një tepricë ose mangësi e vogël kur numëron një kromozom të veçantë.
Disa teste të tjera NIPT përdorin metodat e "renditjes së shënjestruar", e cila analizon vetëm kromozomet e paracaktuara dhe pjesët e tyre. Në kontratë, metodologjia e testit NIFTY by GenePlanet ofron një përmbledhje të të gjitha kromozomeve të fetusit. Kjo mundëson rezultate jashtëzakonisht të sakta (më shumë se 99% saktësi) pavarësisht nga simptomat klinike të pacientit. Kjo gjithashtu lejon për një gamë më të plotë të opsioneve të testimit; trisomitë, aneuploiditë e kromozomeve seksuale dhe mikrodeleksionet dhe dublikimet.

Anomalite më të zakonshme kromozomale
Për shkak të një gabimi të rastësishëm në ndarjen qelizore, një nga qelizat seksuale prindërore mund të përmbajë 1 kromozom shumë, duke çuar në një numër të trefishtë të kromozomeve ose trisomisë. Ato kanë pasoja të ndryshme, por të gjitha kanë një ndikim serioz në zhvillimin dhe shëndetin e fëmijës. Trisomitë më të zakonshme në lindje janë trisomia 21, 18 dhe 13. Shkaku i kromozomeve të trefishuara nuk dihet ende, por pasojat e kromozomeve shtesë janë të përcaktuara mirë.
Trisomia 21 - Sindroma Daun
Anomalia më e zakonshme kromozomale tek foshnjat është trisomia e kromozomit 21, e njohur si sindroma Daun. Rreziku i pranisë së kësaj sindrome rritet me moshën e nënës. Ky rrezik është 1 në 1000 në moshën 30 vjeç, ndërsa në moshën 35 vjeç, ky rrezik rritet në 1 në 400. Fatkeqësisht, 30% e shtatzënive me sindromën Daun përfundojnë në abort.
Fëmijët me sindromën Daun zakonisht kanë çrregullime të lehta deri të moderuara të zhvillimit mendor. Ndërhyrja e hershme dhe terapia e duhur janë thelbësore për të siguruar që jeta e tyre të jetë sa më normale dhe e pavarur. Sindroma Daun identifikohet nga tiparet karakteristike të fytyrës, ulja e tonit të muskujve (hipotonia), palosjet vertikale të syve, sëmundjet e zakonshme të zemrës dhe shumë çrregullime të tjera. Vetëm 1% e rasteve të sindromës Daun janë të trashëgueshme.
Pasojat e trisomisë 21 janë të lehta krahasuar me trisomitë e tjera, pasi njerëzit me një formë të lehtë të sindromës mund të bëjnë një jetë relativisht normale.
Mund të lexoni më shumë për Down Sindromën -> KËTU
Trisomia 18 - sindroma Edwards
Një kromozom shtesë 18 ndodh në rreth një në 2500 shtatzëni dhe është tre herë më i zakonshëm tek vajzat. Sindroma Edwards zakonisht nuk është në përputhje me jetën pasi 80% e shtatzënive të tilla përfundojnë në abort. Më pak se 10% e foshnjave mbijetojnë vitin e parë të jetës.
Anomalitë që rezultojnë nga sindroma Edwards janë të dukshme me ultraze gjatë shtatzënisë. Në lindje, foshnjat shfaqin peshë të ulët, nofulla të vogla, veshë të vegjël, gishta të pazhvilluar etj. Shpejt, ata fillojnë të shfaqin dhe prapambetje mendore.
Shumë fëmijë me sindromën Edwards kanë sëmundje kongjenitale të zemrës dhe probleme me veshkat. Kërkimet gjenetike tregojnë se shumica e trisomive të kromozomit 18 nuk janë të trashëgueshme.
Trisomia 13 - Sindroma Patau
Sindroma Patau ndodh në rreth 1 në 5000 shtatzëni. Fatkeqësisht, 97% e shtatzënive të tilla përfundojnë herët me abort. Sidoqoftë, shumica dërrmuese e foshnjave të lindura nuk jetojnë më shumë se katër muaj. Trisomia 13, në shumicën e rasteve, nuk është e trashëgueshme.
Sindroma Patau shpesh shkakton funksionim jo normal të zemrës dhe trurit, probleme me shpinën, kriza dhe paaftësi mendore dhe probleme me organet e tjera. Në lindje, ne mund të dallojmë një buzë ose qiellzë të çarë, sy të pazhvilluar, grusht të shtrënguar, gishta shtesë dhe anomali të tjera.
Çdo grua mund të ketë një fëmijë me anomali kromozomale. Por me rritjen e moshës, rreziku i disa prej këtyre anomalive rritet. Të gjitha gratë, veçanërisht ato të moshës 35 vjeç ose më shumë, rekomandohet të kryejnë një test jo-invaziv prenatal siç është NIPT nga GenePlanet. Qysh në javën e 10-të, ka mjaft ADN fetale në gjakun e gruas shtatzënë për të mundësuar zbulimin e defekteve të mundshme gjenetike. Një test i sigurt dhe i thjeshtë, NIPT by GenePlanet ka saktesi 99%.
Çfarë duhet të zgjidhni Testin NIFTY apo Translucenën Nukale?
Përmbledhje e translucenës nukale
Translucenca nukale është trashësia e xhepit të lëngut nën lëkurë në shpinë të fetusit. Një gjinekolog mund ta masë atë me ultrazë. Ekzaminimi i translucencës nukale është jo invaziv dhe i padëmshëm për fetusin. Zakonisht kryhet përmes murit të barkut, ose, më rrallë, në mënyrë vaginale.
Skanimi i translucencës nukale vlerëson kryesisht gjasat e defekteve kromozomale T21 (sindroma Daun), T18 (sindroma Edwards) dhe T13 (sindroma Patau), të cilat janë gjithashtu defektet më të zakonshme kromozomale të fetusit. Këto defekte karakterizohen nga rritja e trashësisë së xhepit të lëngut.
Trashësia normale e tejdukshmërisë nukale është deri në 2.5 mm, dhe çdo gjë më e lartë do të thotë një gjasë e rritur e anomalive të fetusit. Vlera që tregon një mundësi të rritur ndjeshëm të defekteve kromozomale ose të zemrës vlerësohet në 3.5 mm ose më shumë. Sidoqoftë, mosha e nënës është gjithashtu thelbësore për vetë vlerësimin e rrezikut, pasi potenciali për defekte kromozomale rritet ndjeshëm me moshën e gruas.
Gjinekologët kryejnë skanimin e translucencës nukale midis javëve 11 dhe 14 të shtatzënisë. Vetë testi zgjat ndërmjet 15 dhe 20 minuta. Zakonisht, gjinekologu kryen një ekzaminim të përgjithshëm të plotë të zhvillimit embrional dhe përcakton datën e vlerësuar të lindjes. Shumë gjinekologë gjithashtu vendosin të ekzaminojnë gjatësinë e qafës së mitrës, anatominë kraniale të fetusit, shpinën, stomakun, veshkat, fshikëzën e urinës dhe të përcaktojnë praninë e të katër gjymtyrëve. Me këtë, gjinekologu mund të zbulojë anomali të tjera të mundshme në zhvillimin e fetusit.
Çfarë është testi NIFTY by GenePlanet dhe si kryhet?
NIFTY by GenePlanet është një test jo-invaziv prenatal që zbulon sindromën Daun, Edwards dhe Patau, aneuploiditë e kromozomeve seksuale dhe sindromat e delecionit dhe dublikimit që mund të ndikojnë në zhvillimin e fetusit. Në rastet e delecioneve dhe dublikimeve, numri i kromozomeve është normal, por vetëm një pjesë e kromozomit mungon ose dyfishohet.

Vetëm 10 ml gjaku i nënës kërkohen për të kryer testin NIFTY, pasi fragmente të qelizave të ADN-së fetale janë të pranishme në gjakun e nënës. Këto janë fragmente të shkurtra të ADN-së që qarkullojnë në gjak. Dhe duke marrë një mostër të gjakut të nënës, ne mund të marrim materialin gjenetik të fetusit dhe ta analizojnë plotësisht atë duke përdorur NIFTY by GenePlanet.
Kjo metodë ofron rezultate jashtëzakonisht të sakta (më shumë se 99% saktësi për tre trisomitë më të zakonshme) pavarësisht nga simptomat klinike të pacientit. Testi gjithashtu ofron një gamë më gjithëpërfshirëse të opsioneve të testimit, përfshirë trisomitë e tjera, aneuploiditë e kromozomeve seksuale dhe sindromat e delecionit dhe dublikimit.
Testi NIFTY mund të bëhet nga java e 10-të e shtatzënisë kur gjaku i nënës përmban mjaft material gjenetik të fetusit. Kjo do të thotë që fraksioni i ADN-së pa qeliza të fetusit ka arritur nivelin prej 3.5%, e cila është sasia më e ulët për bërjen e testit NIFTY by GenePlanet. Meqenëse kërkon vetëm një mostër të gjakut venoz të gruas shtatzënë, testi NIFTY është plotësisht pa rrezik për të dhe fetusin. Mostra shkon në laborator dhe rezultatet mund të jenë në dispozicion brenda 6-8 ditëve të punës.
Saktësia e rezultateve
Përmbledhje e translucencëa nukale
E meta më e madhe e skanimit të translucencës nukale është se identifikon vetëm midis 70 dhe 80% të fetuseve me sindromën Daun. Nga 100 embrione të ekzaminuara, prania e sindromës nuk do të identifikohet në 20 deri në 30 raste. Prandaj gjinekologët zakonisht sugjerojnë shtimin e një testi të dyfishtë hormonal (matja e betaHCG dhe PAPP në gjakun e nënës), i cili rrit vlerën pozitive parashikuese në 85-90%.
Një skanim i tejdukshmërisë nukale siguron gjithashtu afërsisht 5% të rezultateve pozitiveve false, gjë që është problematike pasi kjo mund t’i ekspozojë pa nevojë gratë shtatzëna ndaj rrezikut të testeve diagnostike invazive.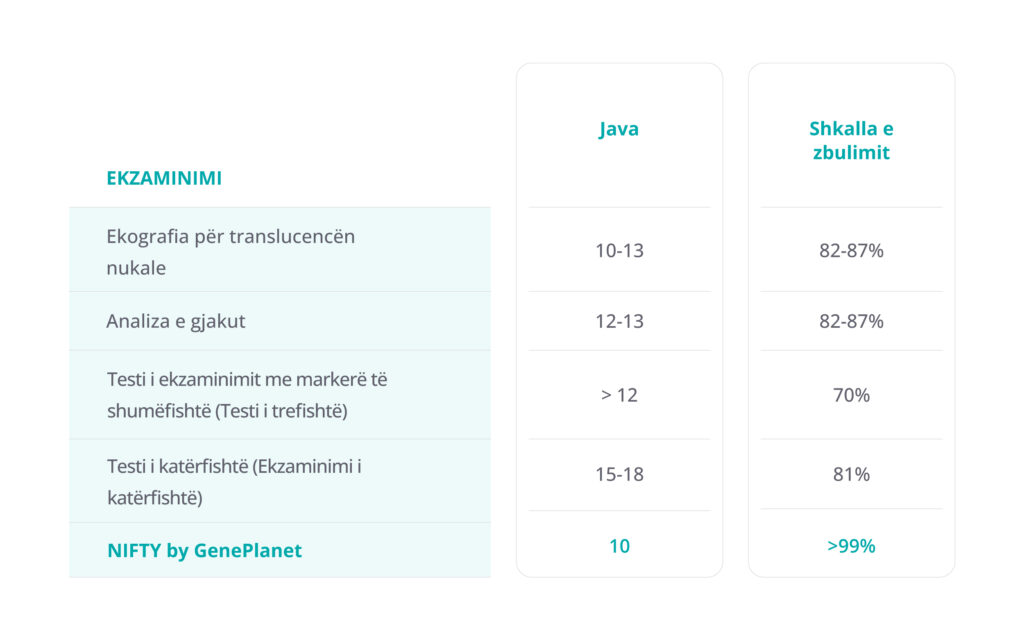
Rreziku rej 1: 300 ose më shumë?
Nëse një gjinekolog arrin në përfundimin se rreziku i anomalisë kromozomale në fetus është 1: 300 ose më i lartë, ai do të sugjerojë teste tjera të mëtejshme. Mënyra e vetme për të zbuluar anomalitë kromozomale me siguri 100% është një test diagnostik invasiv - marrja e mostrave të vileve korionike ose amniocenteza. Testet e tilla kanë deri në 1-2% rrezik të abortit, kështu që nuk është një vendim i lehtë.
Për fat të mirë, ju mund të zgjidhni të bëni testin NIFTY by GenePlanet para testit invaziv.
Testi NIFTY by GenePlanet
Testi NIFTY by GenePlanet është shumë më i saktë se skanimi i translucencës nukale. Shkalla e zbulimit të tij për tre trisomitë më të zakonshme të pranishme në lindje është më e lartë se 99%.
Si rezultat, më pak gra shtatzëna janë të ekspozuara në mënyrë të panevojshme ndaj rrezikut të metodave invazive të diagnostikimit.

Cilin analizë të zgjedhësh?
Skanimi i translucencës nukale dhe testi NIFTY nuk mund të përjashtohen. Skanimi i translucencës nukale mund të zbulojë edhe anomali të tjera morfologjike të cilat një test gjenetik nuk mundet. Në të njëjtën kohë, skanimi nukal nuk është aq i saktë sa NIFTY by GenePlanet. Për të pasur një shtatzëni vërtet paqësore, zgjidhni të bëni të dyja.
A është e rrezikshme marrja e mostrave nga Villusi Korionik?
Placenta është organi që rrethon fetusin në zhvillim, duke siguruar oksigjen dhe lëndë ushqyese dhe duke hequr toksinat. Villet korionike janë projeksione të mprehta të indit placentar me të njëjtën përbërje gjenetike si fetusi. Për të analizuar atë material gjenetik, mjekët marrin një mostër të indit të villusit korionik.
Marrja e mostrave të villeve korionike kryhet midis javëve 11 dhe 13 të shtatzënisë, më shpesh në javën 12. Gjinekologët ua rekomandojnë grave me një rrezik të lartë të fëmijës së tyre që të ketë anomali kromozomale dhe / ose sëmundje monogjene. Ky rrezik është zakonisht më i lartë në gratë shtatzëna të moshuara (pas 37), si dhe kur testet e tjera të shqyrtimit në tremujorin e parë (translucenca nukale, double testi ose triple testi) tregojnë një rrezik në rritje të një anomalie të veçantë gjenetike. Marrja e mostrave të vileve korionike u këshillohet gjithashtu çifteve me rezultate anormale të një testi paraprake jo-invazive (NIFTY by GenePlanet), i cili zbulon anomalitë më të zakonshme kromozomale me saktësi 99%.
Si bëhet marrja e mostrës të villusit korionik?
Procesi përfshin marrjen e një mostre të vogël të indeve nga placenta në zhvillim. Me ndihmën e ultrazërit, mjeku përcakton pozicionin e fetusit dhe placentës dhe më pas depërton në murin e barkut dhe mitrës me një gjilpërë të hollë. Ai më pas heq një mostër të indit të villusit të korionit. Ky ind më pas dërgohet në laborator, ku ata analizojnë ADN-në e fëmijës dhe përcaktojnë nëse ekziston ndonjë prej anomalive gjenetike të testuara.

Rezultate shumë të besueshme nga njëra anë dhe rreziku nga ana tjetër
Qëllimi kryesor i marrjes së mostrave të vileve korionike është të zbulojë sindromën Daun dhe anomalitë e tjera kromozomale dhe gjenetike. Ajo zbulon tre ndryshime më të zakonshme në numrin e kromozomeve (trisomia 21, 18 dhe 13), d.m.th. sindroma Daun, Edwards dhe Patau, si dhe ndryshimet në strukturën e kromozomeve (delecioni, mikrodelecioni). Ana pozitive e marrjes së mostrave të villusit korionik është saktësia e tij shumë e lartë - më shumë se 99% - e diagnostikimit. Por për shkak të invazivitetit të saj, ajo gjithashtu ka të meta: testi mund të çojë në komplikime të tilla si abort i padëshiruar, i cili ndodh në 1-2% të rasteve.

Sidoqoftë, nëse një grua merr një rezultat me rrezik të lartë nga një test prenatal, ai duhet të konfirmohet me një metodë diagnostike, të tilla si marrja e mostrave të vileve korionike ose amniocenteza.
Sindroma Daun
Ne kujtojmë nga mësimet themelore të biologjisë që njerëzit kanë 23 palë kromozome të pranishme në secilën qelizë të trupit, pra gjithsej 46 kromozome. Ne trasheguam 23 nga nëna dhe 23 nga babai ynë. Secila prej atyre kromozomeve mbart një rekord gjenetik kompleks që përcakton tiparet dhe funksionimin e trupave tanë. Sidoqoftë, njerëzit me sindromën Daun kanë një kopje shtesë të kromozomit 21. Për shkak se ata mbajnë kromozomet baze 21, kjo gjendje quhet edhe trisomia 21.
Sindroma Daun
“Sindroma“ do të thotë një grup simptomash fizike dhe mendore (ose karakteristika) që shfaqen vazhdimisht së bashku, në këtë rast, në prani të një kopje të tretë të kromozomit 21. Emri "Down" vjen nga mjeku Langdon Down, i cili i përshkruajti i pari këto karakteristika. Kromozomi shtesë që shkakton sindromën Down u zbulua në vitin 1959. Zhvillimi i gjenetikës na ndihmoi të kuptojmë trisomitë shumë më mirë.
Anomalite më të zakonshme kromozomale
Frekuenca e sindromës Daun është 1 në 700
Njerëzit me sindromën Daun zakonisht kanë tipare dalluese të fytyrës, tonin e ulët të muskujve, dhe trupin e shkurter. Zhvillimi i tyre mendor dhe fizik është më i ngadaltë. Por këto karakteristika të përbashkëta nuk do të thotë që të gjithë njerëzit me sindromën Daun janë të njëjtë dhe do të kenë zhvillim të barabartë. Sindroma Daun ndryshon në intensitetin e saj. Rreth gjysma e foshnjave me sindromën Daun përjetojnë defekte në zemër, por mjekësia moderne mund t’i trajtojë ato.
Ne dimë shumë më tepër për sindromën Daun sot sesa dikur, gjë që na e bën më të lehtë për të kuptuar dhe jetuar me këtë gjendje. Si rezultat, jetëgjatësia e njerëzve me sindromë ka ndryshuar ndjeshëm. Kthehu në 1982, jetëgjatësia mesatare e njerëzve me sindromën Daun ishte vetëm 25 vjet, shumica e kaluar në institucionet psikiatrike. Sot, njerëzit me këtë sindromë jetojnë mesatarisht për 60 vjet, dhe jeta e tyre është shumë më e lehte dhe e plote.
Çfarë e shkakton Sindromën Daun?
Trisomia 21 ndodh për shkak të një gabimi në ndarjen e qelizave gjatë mejozës. Shkaqet e tij janë ende të paqarta deri më sot dhe mund të ndodhin në çdo shtatzëni. Por dicka e vertetuar është se : shansi i shfaqjes se sindromës Daun rritet me moshën e gruas shtatzënë.
Për shembull, rreziku për të pasur një kopje shtesë të kromozomit të 21-të është 1 në 1,150 kur gratë janë 21 vjeç. Ndërsa për gratë 36 vjeç, rreziku rritet në 1 në 210 dhe gratë në 42 kanë 1 në 40 shanse. Ekziston gjithashtu një mundësi 30% e abortit nëse po mbani një fëmijë me këtë lloj gabimi gjenetikë.

A është e mundur të zbulohet sindroma Daun para se të lindë foshnja?
Po, trisomia 21 mund të zbulohet para lindjes. Për shkak se sot kemi shumë informacion në dispozicion për sindromën dyun është e rëndësishme të identifikojmë praninë e saj sa më shpejt të jetë e mundur. Lindja e papritur e një fëmije me sindromën Daun është një tronditje masive për prindërit. Për fat të mirë, sindroma Daun mund të zbulohet sot me teste prenatale që analizojnë praninë e mundshme të anomalive kromozomale.
Mund të zbulojmë sindromën Daun në fetus me teste jo-invazive para lindjes, të tilla si skanimi i translucencës nukale dhe testi NIFTY by GenePlanet. Qysh nga java e dhjetë e shtatzënisë, testi NIFTY zbulon këtë lloj defekti gjenetik me saktësi 99%. Për konfirmimin përfundimtar, megjithatë, gjinekologët dhe mjekët përdorin metoda invazive si amniocenteza dhe marrja e mostrave të korionike
Çfarë duhet të zgjidhni Testin NIFTY apo Translucenën Nukale?
Zbulimi i sindromës Daun në një fazë të hershme të shtatzënisë lejon prindërit të mësojnë më shumë rreth sindromës dhe të flasin me mjekët, ekspertët dhe prindërit që kanë fëmijë me sindromën Daun. Në këtë mënyrë, ata mund të krijojnë një pamje realiste të të jetuarit me sindromën, të mbledhin njohuri dhe të përgatiten për të ardhmen edhe para lindjes së foshnjës.
Të jetosh me sindromën Daun
Secili person ka karakterin, talentin dhe aftësitë e tij. Kjo vlen edhe për njerëzit me sindromën Daun. Megjithëse fëmijët me trisomin 21 kanë disa karakteristika të përbashkëta, ata janë shumë të veçantë dhe unik.
Në të kaluarën, njerëzit me Sindromën Daun janë nënvlerësuar dhe keqkuptuar. Ajo ka zhvilluar paragjykime të forta, duke i portretizuar ata si tërësisht të paaftë, të pafuqishëm dhe të dënuar për jetën në institucione psikiatrike. Sigurisht që sot nuk është kështu. Sot ata jetojnë dukshëm më mirë sesa më parë, pasi shoqëria u siguron prindërve shumë më shumë mbështetje, terapi dhe informacion në lidhje me kujdesin dhe edukimin e duhur.
Shumica e fëmijëve me sindromën Daun mësojnë të ecin dhe flasin. Shumica i dinë bazat e leximit dhe llogaritjes. Disa shkojnë në shkolla fillore të zakonshme; të tjerët ndjekin programe të përshtatura. Ata kanë miq, hobi, dhe më vonë edhe punë. Në ditët e sotme, në shoqëritë më të përparuara, njerëzit me sindromën Daun gjithashtu kanë më shumë mundësi për të punuar dhe mund të rriten në individë gjysmë të pavarur. Disa madje martohen dhe marrin patentë shofer.
Inteligjenca emocionale
Nëse njerëzit me një numër të kromozomeve "normal" shpesh ndihen superiorë në krahasim me njerëzit me sindromën Daun, të paktën në një fushë nuk duhet: inteligjenca emocionale. Njerëzit me trisomin 21 kanë inteligjencë emocionale shumë më të zhvilluar. Ata kanë, në mungesë të aftësive perceptuese dhe të të folurit, përvojë emocionale me bollëk. Ata janë thellësisht të dhembshur, të etur për të ndihmuar dhe të sjellshëm.
Shumë prindër do t'ju tregojnë se një fëmijë me sindromën Daun ka ndryshuar pamjen e tyre të jetës dhe u ka mësuar atyre shumë gjëra pozitive. Disa thonë se kromozomi shtesë mund të ngadalësojë zhvillimin, por e kompenson atë me dashuri dhe gëzim.
Por kjo nuk e ndryshon faktin se zbulimi i sindromës Daun në një fëmijë është shumë stresues për prindërit. Ata mund të përjetojnë një sërë emocionesh dhe mund të ndjehen të frikësuar dhe të humbur. Në kohë të tilla, prindërit mund t'u drejtohen institucioneve për ndihmë, të konsultohen me mjekët ose të kontaktojnë prindërit që kanë përvojë personale. Kuptimi se ata nuk janë vetëm në këtë pervoje jetesore është me rëndësi të madhe per ta.
Çfarë është amniocenteza?
Amniocenteza kryhet më së shpeshti midis javëve 16 dhe 18 të shtatzënisë
Megjithëse lëngu amniotik është tashmë i pranishëm më herët, duhet të presim që amnioni të bashkohet me korionin e jashtëm. Kjo zakonisht ndodh në javën e 15 të shtatzënisë. Prandaj, amniocenteza kryhet nga java e 15-të e shtatzënisë e më tej, më shpesh deri në javët 18 ose 20. Në tremujorin e dytë të shtatzënisë, kjo procedurë mund të zbulojë anomalitë kromozomale të fetusit dhe mutacionet e gjeneve.
Mjekët nganjëherë rekomandojnë amniocentezën edhe më vonë, nëse sakusi gestacional ka rrjedhje dhe ata duan të përcaktojnë nëse mitra mund të jetë e infektuar dhe duhet të trajtohet. Amniocenteza gjithashtu mund të ndihmojë në identifikimin e anemisë te foshnjat, nënat e të cilave janë RhD negative dhe mund të kenë nevojë për një transfuzion gjaku. Në disa raste, mjekët vendosin për amniocentezë pak para datës së planifikuar të lindjes, pasi procedura mund të ndihmojë në vlerësimin e pjekurisë së mushkërive të fëmijës dhe parashikimin nëse ai mund të marrë frymë vetë.
Rreziku i defekteve kromozomale rritet me moshën
Megjithëse amniocenteza kryhet për një larmi arsyesh, kryesore është një rrezik i rritur i një defekti kromozomal. Ky rrezik ndryshon në secilën grua shtatzënë dhe zakonisht rritet me moshën, veçanërisht në gratë shtatzëna mbi moshën 37 vjeç. Nga mosha 30 vjeç, rreziku i lindjes së një fëmije me sindromën Down trefishohet çdo tre vjet.

Rezultatet janë 99.9% të besueshme
Përparësia e amniocentezës është saktësia e saj jashtëzakonisht e lartë . Amniocenteza është 99.9% e saktë në përcaktimin nëse fetusi ka anomali kromozomale, defekte të tubit nervor ose defekte gjenetike. Fatkeqësisht, nuk mund të parashikojë shkallën e këtyre defekteve. Ekografia dhe matja e niveleve të alfa-fetoproteinave mund të ndihmojë në vlerësimin e shkallës së defekteve të fetusit.
A është e rrezikshme amniocenteza për fëmijën tim dhe mua?
Amniocenteza është një procedurë zakonisht e sigurt, shpesh urgjente. Por si të gjitha procedurat invazive gjatë shtatzënisë, ajo paraqet rreziqe të caktuara. Për shkak se mjeku hyn në bark me një gjilpërë, amniocenteza mund të shkaktojë abort dhe humbje të fetusit. Mundësia e një ndërlikimi të tillë është, mesatarisht, 1-2 përqind.
Për shkak se metoda është invazive dhe gjilpëra vjen afër foshnjës, në raste të rralla mund të dëmtojë edhe fetusin edhe nënën. Infeksioni dhe komplikime të tjera mund të ndodhin gjithashtu, por gjasat janë të ulëta.

A duhet që të gjitha gratë shtatzëna t’i nënshtrohen amniocentezës?
Padyshim që jo. Rreziku i lartë i sindromës Down vlerësohet fillimisht nga gjinekologu duke përdorur metoda konvencionale të depistimit si depistimi nukal, bitest dhe tripletest, ose testi prenatal jo-invaziv ose NIFTY nga GenePlanet.
Amniocenteza është e saktë, por për shkak të efekteve të padëshirueshme të metodave invazive, mjekët rekomandojnë që gratë shtatzëna me rrezik të rritur të defekteve kromozomale të fetusit së pari duhet të bëjnë një metodë jo invazive të vlerësimit të rrezikut. Vetëm më vonë, me rezultate të pafavorshme, ata duhet të përdorin procedura invazive të tilla si amniocenteza

Unë jam shtatzënë, po tani çfarë i?
A mund të jetë testi i gabuar?
Ne i dimë testet e shtatzënisë të bazuara në gjak dhe urinë. Nëse keni bërë testin në shtëpi, me siguri keni zgjedhur testin e urinës. Dy shirita shfaqen në të nëse gonadotropina korionike njerëzore (hCG) ose "hormoni i shtatzënisë" është i pranishëm në trup. Niveli i këtij hormoni ndryshon nga dita në ditë dhe gjithashtu ndryshon gjatë gjithë ditës (në varësi sa pi një grua dhe sa është e përqendruar urina e saj). Kjo është arsyeja pse rekomandohet të përdorni urinën e parë në mëngjes për testin. Testet e shtatzënisë në shtëpi nuk janë, sigurisht, 100% të besueshme. Ndonjëherë ato janë negative, edhe pse një grua është shtatzënë. Kjo mund të ndodhë sepse niveli i hormonit të shtatzënisë është ende shumë i ulët për t'u zbuluar nga testi. Niveli i hormonit hCG mund të jetë gjithashtu aq i lartë (në shtatzëninë e mëvonshme) sa që testi gjithashtu tregon një rezultat negativ, edhe kur shtatzënia është e dukshme. Testi i urinës mund të jetë gjithashtu pozitivisht i rremë, gjë që shpesh ndodh pas abortit ose shtatzënisë ektopike, pasi trupit i duhet kohë për të normalizuar nivelin e hormonit të shtatzënisë.
Nëse testi ju tregoi një rezultat pozitiv pasi periodat tuaj janë vonuar, ka shumë të mundesi të jeni shtatzënë! Sigurisht, mund ta përsërisni testin, të përdorni një markë tjetër për t'u siguruar, por ndoshta nuk ka nevojë për një kontroll të dyfishtë.
Po tani?
Më parë hani mëngjes. Ndoshta, ju e bëtë testin herët në mëngjes dhe tani po shikoni në frigorifer - çfarë mund të ha gjatë shtatzënisë? Epo, ju ndoshta mund ta harroni gorgonzolat për një kohë, por mbani në mend se shtatzënia nuk është një sëmundje. Sidoqoftë, është një kushtë i veçantë në të cilin, për hir të shëndetit tuaj dhe fëmijës, duhet të hiqni dorë nga disa artikuj në menunë tuaj. Ato përfshijnë ushqime të papërpunuara ose të papjekura, siç janë vezët (ose pjatat e përgatitura prej tyre) mish dhe peshk (tartare viçi, prosciuto, sushi, salmon i tymosur), qumësht dhe produkte qumështi të pa pasterizuar, djathëra të butë dhe të mykur. Nëse dora juaj tani u zgjatë për të marrë nje konzervë, kini kujdes! Mos e ekzagjeroni me konzerva të tunës, pasi ato përmbajnë shumë merkur dhe vitaminë A, të cilat mund të jenë të dëmshme për fetusin në sasi të mëdha. Dhe tani e dini se si mund të duket një mëngjes i shëndetshëm i shtatzënisë. Mendoni dicka me vezë të ziera, fruta, arra, kos. Mbi të gjitha, dëgjoni veten dhe trupin tuaj!

Pastaj telefononi gjinekologun për të planifikuar kontrollin tuaj të parë dhe konfirmimin e shtatzënisë. Dhe mos u habitni që ndoshta nuk do të shkoni në kontrollë këtë pasdite. Nëse nuk keni ndonjë problem, kontrolli i parë gjinekologjik rekomandohet midis javëve 8 dhe 12. Pse? Sepse para kësaj kohe, gjinekologu nuk mund të konfirmojë shtatzëninë me ultraze. Kontrolli i parë i shtatzënisë është shumë emocionues, prandaj përgatituni për lotët e lumturisë. Një gjinekolog përdor ultrazën vaginale për ekzaminim, duke inspektuar mitrën dhe fetusin. Kur konfirmojnë një shtatzëni, ata do të pyesin për ditën e parë të menstruacioneve të fundit, kështu që kini gati këtë informacion. Bazuar në të, mjeku mund të llogarisë datën e përafërt të lindjes. Do të pasojë marrja e mostrave të urinës dhe gjakut, ndonjëherë një test për toksoplazmozë. Atëherë mjeku do të flasë me ju dhe do të sqarojë të gjitha dilemat tuaja.
A është i shëndetshëm fëmija im?
Në pritje të kontrollit të parë të shtatzënisë shpesh duket si një përjetësi, kështu që gratë shtatzëna kanë mbetur me shumë pyetje pa përgjigje. Ato dilema mund të shkaktojnë shqetësim, frikë, ose edhe ankth. Por nënë e ardhshme - merr frymë thellë dhe besoni se fëmija juaj është i shëndetshëm. Ju mund ta konfirmoni atë shpejt dhe lehtë me testin NIFTY by GenePlanet, një test jo-invaziv që bëhet para lindjes. Nga java e 10-të e shtatzënisë, testi NIFTY mund të zbulojë me saktësi nëse fëmija ka ndonjë anomali gjenetike. Testi NIFTY nuk paraqet rrezik për ju dhe foshnjën, por ju siguron që të keni një shtatëzani të qetë dhe të lumtur.

A duhet të ndihem shtatzënë?
Ju duhet të keni filluar automatikisht të përkëdhelni barkun tuaj dhe të bëni kujdes që të mos shtriheni në bark, në mënyrë që të mos "e lëndoni" foshnjën. Mos u shqetësoni për këtë; ju ende mund të flini në bark në muajt e parë. Më vonë do të bëhet më sfiduese sepse stomaku juaj do të jetë aq I madh dhe ndoshta do të jeni të detyuar të flini në anën tuaj të majtë derisa të lindni.
Shenjat e para të shtatzënisë nuk janë goditjet në bark, por ju mund të ndjeni ngërçe dhe dhimbje të ngjashme me menstruacionet në zonën e mitrës. Shumë gra shtatzëna flenë shumë gjatë javëve të para. Ata janë të lodhur, gjë që është normale - trupi juaj po krijon diçka të jashtëzakonshme. Po ndërton një mjedis ku një fëmijë do të evoluojë. Trupi juaj është fantastik, jini të vetëdijshëm për të dhe jepini pushim nëse ka nevojë për të. Hormoni i shtatzënisë gjithashtu ju dërgon në banjë shumë shpesh; urinimi më i shpeshtë është një nga shenjat e para të shtatzënisë. Hormoni hCG shpejton qarkullimin e gjakut nëpër veshka dhe ndihmon trupin të heqë qafe ujin e tepërt. Në të njëjtën kohë, mitra juaj zgjerohet, duke krijuar hapësirë duke u tërhequr dhe shtypur në organe të tjera, përfshirë fshikëzën.

Ju padyshim keni dëgjuar për sëmundjen e shtatzënisë. Shkenca ende nuk e ka zbuluar plotësisht pse ndodh, por hormonet e shtatzënisë, veçanërisht progesteroni dhe gjenetika mendohet të luajnë një rol të rëndësishëm. Sëmundja e shtatzënisë shoqëron muajt e parë të shtatzënisë të shumicës së grave dhe pastaj ulet ngadalë. Era juaj do të jetë më e mprehtë, më e ndjeshme. Ju mund të hiqni të gjitha qepët nga shtëpia juaj sepse do të jeni aq të sëmurë sa nuk do të mund t'i nuhasni. Pothuajse të gjitha gratë shtatzëna gjithashtu përjetojnë një dëshirë të fortë për disa ushqime dhe një neveri të fortë ndaj të tjerëve. Dije që e gjithë kjo është normale dhe se janë hormonet tuaja ato që janë “jashtë kontrollit”.
Si dhe kur duhet të tregoj se jam shtatzënë?
Nëse nuk e keni bërë tashmë, së pari ndani lajmin me partnerin tuaj. Mund ta bëni duke thënë thjesht: "Do të jesh baba!" ose mund ta bëni atë më emocionuese dhe të përgatisni një surprizë që ai kurrë nuk do ta harrojë. Nëse për momentin jeni vetëm në shtëpi dhe nëse keni kohë, mbase mendoni se si do t’i tregoni lajmin e lumtur. Mund ta inqizoni i fshehurazi për të krijuar një kujtim që mund ta jetoni përsëri dhe përsëri. Pastaj vendosni së bashku kur do t'i tregoni botës. Disa e bëjnë këtë menjëherë, të tjerët presin rezultatet e testit NIFTY by GenePlanet dhe disa çifte tregojnë lajmin e lumtur pas tre muajve të shtatzënisë kur shansi i abortit është dukshëm më i ulët. Vendimi, natyrisht, është i gjithë juaji.
Kur duhet të blej një karrocë fëmijësh?
Përgjigja është e thjeshtë: jo tani. Së pari, kujdesuni për gjëra të tjera, më të rëndësishme. E para në listën tuaj është një dietë e shëndetshme; sigurohuni që po merrni mjaftueshëm acid folik, hekur dhe vitamina të tjera të nevojshëm. Jini rregullisht aktive jashtë në ajër të pastër. Gjithashtu, sigurohuni që shtatzënia juaj të jetë e qetë. Nëse jeni të shqetësuar për shëndetin e foshnjës tuaj, bëni një test NIFTY by GenePlanet, merrni frymë thellë dhe shijojeni shtatëzanin. Kujdesuni për trupin tuaj. Përdorni sapunë të butë sepse lëkura shpesh është e ndjeshme gjatë shtatëzënësisë. Përdorni një krem ose vaj kundër strijave në stomak çdo natë për tu siguruar që lëkura juaj të mbetet elastike dhe e ushqyer.
Dhe pastaj vjen shopingu i lumtur; ulesja e makines, rroba, pajisje për dhomën e foshnjës, karrocë fëmijësh dhe më shumë. Dhe ndërsa shpenzoni, mbani në mend se ajo që fëmija ka më shumë nevojë është dashuria dhe një atmofere e sigurt që vetëm ju dhe partneri juaj mund të siguroni. Edhe batanija më e shtrenjtë dhe më e butë nuk mund të konkurrojë me prehrin e nenes.

Aneuploiditë e kromozomeve të gjinisë
Ato mund të shfaqen te burrat dhe gratë, por jo të gjitha te të dy sekset. Defektet seksuale të kromozomeve shkaktojnë shenja të ndryshme klinike nga karakteristikat fizike, çrregullimet e zhvillimit dhe të mësuarit e deri te infertiliteti.
Aneuploiditë e kromozomeve të gjinisë tek mashkulli
Sindroma Klinefelter (XXY)
Burrat e prekur nga sindroma Klinefelter kanë një kromozom shtesë X në secilën qelizë të trupit.
Simptoma kryesore është testikuj të vegjël, që nuk prodhojnë testosteron të mjaftueshëm para lindjes dhe gjatë pubertetit. Sidoqoftë, mungesa e testosteronit pengon zhvillimin normal të karakteristikave mashkullore. Burrat e prekur nga sindroma Klinefelter kanë më pak qime në fytyrë dhe trup. Ata gjithashtu mund të zhvillojnë indet e gjirit, duke rritur rrezikun e tyre për kancer të gjirit; por ky rrezik është akoma më i ulët se tek gratë. Në shumë raste, sindroma çon në infertilitet, dhe mund të çojë në muskuj më të dobët, shtat më të lartë dhe libido të papërshtatshme. Zakonisht, sindroma nuk ndikon në inteligjencë, por problemet e leximit dhe të folurit mund të ndodhin në disa raste. Nuk ka shërim për sindromën, por terapi të ndryshme fizike, të folurit dhe hormonale ose testosteroni mund të ndihmojnë. Kohë pas kohe, adaptimi i metodave të të mësuarit është gjithashtu i nevojshëm.
Sindroma Klinefelter ndodh rastësisht dhe nuk është e trashëgueshme. Sindroma ndodhë në 1 deri në 2 djem të lindur për 1000 lindje. Kjo e bën atë më të zakonshmin midis të gjitha sindromave të shkaktuara nga anomalitë e kromozomeve seksuale. Sindroma Klinefelter ësht gjithashtu më e zakonshme se sindroma Daun. Arsyeja është që jeta me këtë sindromë mund të jetë normale. Si të rritur, shumica e burrave me këtë sindromë bëjnë jetë të njejtë si ata pa të.
Sindroma e Jacob (XYY)
Sindroma XYY, e quajtur gjithashtu Sindroma e Jacobs, prek burrat dhe shkaktohet nga një kromozom Y shtesë.
Individët e prekur janë zakonisht shumë të gjatë, dhe shumë prej tyre kanë probleme të rënda me puçrra në një moshë të re. Disa gjithashtu përjetojnë vështirësi në të nxënë, agresivitet të sjelljes dhe impulsivitet. Sidoqoftë, prania e një kromozomi Y shtesë nuk çon në infertilitet dhe ulje të inteligjencës, kështu që njerëzit me këtë sindromë mund të bëjnë një jetë normale.
Aneuploiditë e kromozomeve të gjinisë tek femrat
Sindroma Turner (X)
Sindroma Turner shkaktohet nga një mungesë totale ose e pjesshme e kromozomit seksual X tek gratë.
Sindroma ka një gamë të gjerë të simptomave: dy më të zakonshmet janë trup i shkurtër dhe vezore te pazhvilluara. Kjo e fundit rezulton në mungesë të menstruacioneve, infertilitetit dhe gjinjë më pak të zhvilluar. Gratë me vetëm një kromozom X mund të përjetojnë edhe defekte të zemrës, diabet dhe probleme të tiroides. Sidoqoftë, shumica nuk kanë probleme me zhvillimin mendor dhe inteligjencë. Disa femra mund të kenë probleme të performancës vizuale, dëgjimore ose hapësinore. Sindroma Turner shpesh është e papajtueshme me jetën dhe fetusi i prekur nuk mbijeton deri në lindje. Nëse ka lindur, nuk ka shërim për sindromën Turner, por terapitë mund të ndihmojnë në lehtësimin e simptomave. Injeksionet e hormonit të rritjes në fëmijëri mund të ndihmojnë në rritjen më normale, dhe trajtimet estrogjenike mund të ndihmojnë në zhvillimin e indeve të gjirit dhe vezoreve.
Disa femra mund të kenë probleme të performancës vizuale, dëgjimore ose hapësinore. Sindroma Turner shpesh është e papajtueshme me jetën dhe fetusi i prekur nuk mbijeton deri në lindje. Nëse ka lindur, nuk ka shërim për sindromën Turner, por terapitë mund të ndihmojnë në lehtësimin e simptomave. Injeksionet e hormonit të rritjes në fëmijëri mund të ndihmojnë në rritjen më normale, dhe trajtimet estrogjenike mund të ndihmojnë në zhvillimin e indeve të gjirit dhe vezoreve.
Sindroma Turner nuk është zakonisht e trashëgueshme. Ndodh gjatë formimit të qelizave riprodhuese të prindit ose gjatë ndarjes qelizore në një fazë të hershme të zhvillimit. Sindroma Turner shfaqet në rreth një vajzë midis 2,000 deri në 5,000 lindje. Anomalia e kromozomeve ndonjëherë është e pranishme vetëm në disa prej qelizave - në këtë rast, anomalia quhet sindroma Turner me mozaikizëm. Në raste të tilla, një person zakonisht ka më pak ose aspak simptoma.
Aktorja me famë botërore Linda Hunt është një nga aktoret më të suksesshme dhe të njohura pavarësisht se është diagnostikuar me Sindromën Turner.
Source: s_bukley/Shutterstock.com
Sindroma Triple X (XXX)
Sindroma Triple X ndodh kur një grua ka një kromozom X shtesë në secilën qelizë.
Disa gra kanë simptoma shumë të lehta ose nuk kanë fare , kështu që sindroma mund të mbetet edhe e padiagnostikuar. Gratë me këtë sindromë shpesh janë më të gjata se mesatarja dhe mund të kenë vështirësi në të mësuar. Zhvillimi i vonuar i të folurt dhe aftësive motorike të pazhvilluara (të tilla si ulja dhe ecja) gjithashtu mund të ndodhin. Ata mund të kenë muskuj të dobët (hipotoni), çrregullime të sjelljes dhe vështirësi në emocione. Rreth 10 për qind e të prekurve me sindromën Triple X përjetojnë probleme me veshkat. Disa nga këto probleme mund të lehtësohen ose eliminohen me terapitë e të folurit dhe fizioterapisë. Gratë që kanë një kromozom shtesë X të pranishëm nuk kanë probleme të pjellorisë dhe zakonisht kanë inteligjencë të zhvilluar.
Sindroma shfaqet në rreth një në 1.000 lindje. Eshtë vlerësuar se deri në 90 për qind të vajzave me Sindromën Triple X mbeten të padiagnostikuara pasi ato kanë zero ose shumë pak simptoma dhe mund të bëjnë një jetë të plotë dhe normale.
Edhe pse defektet e kromozomeve seksuale kanë tendencë të kenë pasoja më të lehta sesa anomalitë e tjera kromozomale, është shumë e rëndësishme të dimë rreth tyre. Në këtë mënyrë, prindërit mund të përgatiten siç duhet për lindjen e një fëmije me sindromën . Testi NIFTY mund të parashikojë praninë e defekteve seksuale të kromozomeve nga java e 10-të e shtatzënisë. Nëse analiza zbulon aneuploidi të tilla, prindërit kanë kohë të mjaftueshme për të mësuar në lidhje me pasojat shëndetësore dhe për t'i siguruar fëmijës ndihmë të përshtatshme pas lindjes ose terapi.
Sindromat e Delecionit dhe Dublikimit
Delecioni
Një delecion kromozomal ndodh kur një fragment i kromozomit humbet. Mund të ndodhë në çdo kromozom dhe mund të ketë madhësi të ndryshme. Rezultati i delecionit kromozomal është humbja e materialit gjenetik, i cili normalisht ofron udhëzime për trupin. Pasojat e delecionit varen nga madhësia e pjesës së humbur dhe vendndodhja e saj në kromozom: me fjalë të tjera, çfarë informacioni përmbante ky fragment i lëndës gjenetike që mungon.
Dublikimi
Dublikimi kromozomal është e kundërta e delecionit: është dyfishimi i një pjese të kromozomit. Si rezultat, trupi ka shumë material gjenetik ose (udhëzime.). Pasojat e një dublikimi gjithashtu varen nga madhësia dhe vendndodhja e pjesës së kopjuar të kromozomit.
Karakteristikat klinike të delecioneve dhe dublikimeve mund të përfshijnë ngecje në zhvillim dhe çrregullime të zhvillimit intelektual, rritje të ngadaltë, çrregullime të sjelljes, probleme të të ushqyerit, ton të ulët të muskujve, kriza, tipare karakteristike të fytyrës dhe anomali të tjera. Karakteristikat klinike ndryshojnë ndjeshëm midis delecioneve dhe dublikimeve, kështu që nëse zbulohen anomalitë kromozomale, ne rekomandojmë që të konsultoheni me një ekspert i cili do të jetë në gjendje t'u përgjigjet pyetjeve tuaja.
Alfa Talasemia, sindroma e prapambetjes mendore
Shkakton paaftësi të rëndë mendore dhe fizike me anomali të fytyrës. Karakteristika tipareve të fytyrës përfshijnë sy të vendosur të gjerë, palim epikantike (qepalla e sipërme që mbulon këndin e brendshëm të syrit), një hundë të vogël në formë trekëndëshi, fytyrë të sheshtë dhe mikrocefali. Shumica e pacientëve gjithashtu kanë anomali gjenitale dhe një formë të rëndë të anemisë.
Sindroma e pandjeshmërisë ndaj androgjenit (AIS)
Sindroma e pandjeshmërisë së androgjenit është një gjendje që ndikon në zhvillimin seksual para lindjes dhe gjatë pubertetit. Njerëzit me këtë gjendje janë gjenetikisht meshkuj, me një kromozom X dhe një kromozom Y në secilën qelizë. Për shkak se trupat e tyre nuk janë në gjendje të përgjigjen ndaj disa hormoneve seksuale mashkullore (të quajtura androgjene), ata mund të kenë karakteristika seksuale të jashtme kryesisht femërore ose shenja të zhvillimit seksual si mashkull ashtu edhe femëror.
Sindroma Angelman / sindroma Prader-Willi
Sindroma Angelman ndikon në sistemin nervor. Tipare karakteristike përfshijnë zhvillimin e vonuar, paaftësinë intelektuale, çrregullimin e lëvizjes dhe problemet e ekuilibrit, sjelljen specifike (sasia jonormale e gëzimit të vazhdueshëm) dhe dëmtimi i rëndë i të folurit. Shenja të tjera klinike përfshijnë tipare dalluese të fytyrës, ndryshime pigmentare të lëkurës, kriza dhe probleme me gjumin.
Sindroma Bannayan-Riley-Ruvalcaba (BRRS)
Sindroma Bannayan-Riley-Ruvalcaba është një gjendje gjenetike e karakterizuar nga një kokë e madhe (makrocefali), tumore të shumta jo kancerogjene dhe rritje të ngjashme me tumorin të quajtura hamartoma dhe njolla të errëta në penis tek meshkujt. Shenjat dhe simptomat e kësaj sindromi janë të pranishme që nga lindja ose bëhen të dukshme në fëmijërinë e hershme.
Sindroma e displazisë Branchiootorenal (BOR) / sindroma Melnick-Fraser
Sindroma Branchiootorenal (BOR) është një gjendje që prish zhvillimin e indeve në qafë dhe shkakton keqformim të veshëve dhe veshkave.
Sindroma e syrit të maces (CES)
Sindroma e syrit të maces (CES) është një çrregullim i rrallë kromozomal me një paraqitje klinike shumë të ndryshueshme. Shumica e pacientëve kanë keqformime të shumta që prekin sytë (koloboma e irisit), veshët (gropat preaurikulare dhe / ose etiketat), rajoni anal (atresia anale), zemra dhe veshkat. Aftësia e kufizuar intelektuale është zakonisht e lehtë ose normale kufitare.
Sindroma e delecionit së kromozomit 10q
Ky delecion shoqërohet me asimetri të fytyrës, hundë të theksuar, buzë të sipërme të ngushtë, peshë të ulët të lindjes, shtat të shkurtër, klinodakti të gishtit të pestë dhe kriptorkidizëm mashkullor (mungesë e njërit ose të dy testikujve). Njerëzit me delecionin 10q kanë forma të ndryshme të vështirësive në të nxënë dhe zhvillimin e vonuar.
Sindroma e mikrodelecionit të kromozomit 10q22.3 – q23.31
Delecionet e përsëritura të kromozomit 10q22.3 – q23.31 janë shoqëruar me tipare dismorfike të fytyrës, vonesë në zhvillim dhe anomali të shumta kongjenitale.
Sindroma e delecionit së kromozomit 18p
Karakteristikat kryesore klinike të kësaj delecioni janë paaftësitë mendore, çrregullimet e rritjes, anomalitë e kokës dhe fytyrës (fytyra e rrumbullakët, zgavra e zgavruar e gojës), veshët dhe anomalitë anormale të gjymtyrëve, organeve seksuale, trurit, syve, zemrës dhe dhëmbëve.
Sindroma e delecionit së kromozomit 18q
Karakteristikat e këtij delecioni janë shumë të ndryshueshme dhe përfshijnë çrregullime mendore, shtat të shkurtër, ton të ulët muskulor, çrregullime të dëgjimit, deformime të këmbëve, gishtërinj të majtë dhe gojë të zmadhuar.
Sindroma Cornelia de Lange (CDLS)
Sindroma Cornelia de Lange karakterizohet nga dismorfizmi i fytyrës, vetullat e ngritura, një vetull (synophrys), hunda e dredhur, buzët e ngushta, pjesa e mesme e zgjeruar e buzës së sipërme, rritja e zvogëluar e nofullës së poshtme. Karakteristikat klinike përfshijnë vonesa në zhvillim, rritje dhe dëmtim njohës dhe keqformime të gjymtyrëve.
Sindroma Cowden (CD)
Karakteristikat e sindromës Cowden përfshijnë lezione beninje në indet e zakonshme (lëkurë, mukozë, gjoks dhe tiroide), në fytyrë (afër dhe në gojë) dhe në gjymtyrë.
Sindromi Cri du Chat (delecioni 5p)
Sindroma Cri du Chat karakterizohet nga paaftësia intelektuale, zhvillimi i vonuar, mikrocefalia, pesha e ulët e lindjes dhe hapësira më e gjerë midis syve. Foshnjat me këtë gjendje shpesh kanë një klithmë të lartë.
Sindroma Dandy-Walker (DWS)
Sindroma Dandy-Walker ndikon në zhvillimin e trurit, zhvillimin primar të trurit të vogël (pjesa që koordinon lëvizjen). Karakteristika kryesore e sindromës është barkusha e katërt e zgjeruar. Deri në gjysmën e individëve të prekur kanë aftësi të kufizuar intelektuale, vonesë në zhvillimin e aftësive motorike, ngurtësim të muskujve dhe kriza.
Sindroma DiGeorge tip 2 (DGS2)
Sindroma DiGeorge tip 2 karakterizohet nga disa probleme klinike si kongjestioni kardiak, rënia e funksionit të paratiroides, tiparet e deformuara të fytyrës, zhvillimi i ngadaltë, vështirësitë në të nxënë dhe mungesa e imunitetit të qelizave T.
Artrogripoza distale e tipit 2B (DA2B)
Karakteristikat e zakonshme klinike të artrogripozës distale të tipit 2B përfshijnë grushtin e shtrënguar, gishtat e mbivendosur, kamptodaktilinë, devijimin ulnar dhe deformimet pozicionale të këmbës që nga lindja. Pacientët me këtë sindromë njihen nga palosjet nasolabiale, poshtë çarjeve palpebrale të pjerrëta dhe goja e vogël.
Distrofia muskulore e Duchenne dhe Becker (DMD / BMD)
Distrofitë muskulore janë një grup i kushteve gjenetike të karakterizuara nga dobësi progresive e muskujve dhe humbje (atrofi). Llojet e distrofisë muskulore Duchenne dhe Becker janë dy gjendje të lidhura që prekin kryesisht muskujt e skeletit, të cilët përdoren për lëvizje dhe muskujt e zemrës (kardiak). Këto forma të distrofisë muskulore ndodhin pothuajse ekskluzivisht te meshkujt.
Sindroma Dyggve-Melchior-Clausen (DMC)
Sindroma DMC është një gjendje e rrallë, progresive gjenetike e karakterizuar nga zhvillimi jonormal i skeletit, mikrocefalia dhe paaftësia intelektuale. Vetëm rreth 100 raste janë raportuar deri më tani.
Sindroma Feingold
Sindroma Feingold është një çrregullim dominant autosomal i karakterizuar nga kombinime të ndryshueshme të mikrocefalisë, keqformimeve të gjymtyrëve, atresisë ezofageale dhe duodenale dhe aftësisë së kufizuar të të mësuarit / paaftësisë intelektuale.
Holoprosencefali tip 1 (HPE1)
Holoprosencefalia (HPE1) është keqformimi strukturor më i zakonshëm i trurit paraprak të njeriut dhe ndodh pas çarjes së dështuar ose të shkurtuar të vijës së mesit të trurit në zhvillim gjatë javës së tretë dhe të katërt të shtatzënisë.
Holoprosencefali tip 4 (HPE4)
Holoprosencefalia tip 4 karakterizohet nga anomali të rënda të fytyrës dhe trurit. Shkalla e aftësisë së kufizuar varet nga shkalla e dëmtimit të trurit. Format e rënda të sindromës shpesh janë fatale.
Holoprosencefali tip 6 (HPE6)
Holoprosencefalia e tipit 6 karakterizohet nga deformimi i trurit dhe fytyrës.
Sindroma Jacobsen
Sindroma Jacobsen është një gjendje e shkaktuar nga humbja e materialit gjenetik nga kromozomi 11. Shenjat dhe simptomat e sindromës Jacobsen ndryshojnë shumë. Individët më të prekur kanë vonuar zhvillimin, dëmtim njohës dhe vështirësi në të mësuar, sjellje të detyruar, vëmendje të shkurtër dhe shpërqendrim të lehtë, autizëm dhe tipare dalluese të fytyrës.
Sindroma Langer-Giedion (LGS)
Njerëzit me sindromën Langer-Giedion janë me aftësi të kufizuara mendore dhe kanë anomali të fytyrës që përfshijnë veshë të mëdhenj, të dalë, maja e rrumbullakët e hundës, buza e sipërme e zgjeruar dhe flokët e rrallë të kokës. Karakteristikat e tjera klinike përfshijnë anomali të teheve të shpatullave, ekzostozë të shumëfishtë (formacione anormale në kockë) dhe lëkurë të tepërt. Pacientët gjithashtu mund të kenë gjak në mitër dhe mbajtje lëngu në hapjen e vaginës.
Leukodystrophy me 11q14.2 – q14.3
Mikrodelecioni 11q14.2 – q14.3 mund të shkaktojë leukodistrofi, e cila shoqërohet me kriza epileptike te foshnjat, paaftësi të rënda psikomotorike, çrregullime të rritjes dhe zhvillimit, mikrocefalia, mikrofalusi, çrregullime strukturore të trurit dhe anomali të fytyrës (p.sh., maja e hundës së rrumbullakët, balli dhe qepalla deformimet). Pacientët me leukodistrofi vdesin gjatë fëmijërisë.
Vonesa mendore, mungesa e hormonit të rritjes të lidhur me X (MRGH)
Vonesa mendore, e lidhur me X, me mungesë të izoluar të hormonit të rritjes: një çrregullim i karakterizuar nga shoqërimi i shkallëve të ndryshueshme të aftësisë së kufizuar intelektuale me panipopititarizëm, kombinime të ndryshueshme të hipotiroidizmit, zhvillim të vonuar të pubertetit dhe shtatshkurtër për shkak të mungesës së hormonit të rritjes.
Mikrofhtalmia, sindromi 6, hipoplazia e hipofizës
Pacientët me këtë sindrom karakterizohen nga mungesa e njërit ose të dy syve, një brakecefali (kafkë më e shkurtër), retrognathia (deformimi i nofullës së poshtme), veshë të vegjël, anomali të gishtërinjve, një zhvillim i dobët i organeve gjenitale të jashtme dhe një veshkë hipoplastike. Pacientët kanë çrregullime të trurit të tilla si një tru i vogël dhe mungesa e strukturave specifike të trurit.
Mikrofhtalmia me defekte lineare të lëkurës
Mikrofhtalmia me sindromën e defekteve lineare të lëkurës është një çrregullim që prek kryesisht femrat. Tek njerëzit me këtë gjendje, një ose të dy sytë mund të jenë shumë të vegjël ose të zhvilluar dobët (mikrofhtalmia). Individët e prekur zakonisht kanë shenja të pazakonta lineare të lëkurës në kokë dhe qafë.
Sindroma Monosomia 9p
Monosomia 9p është një anomali e rrallë kromozomale e karakterizuar nga vonesa e zhvillimit psikomotor, dismorfizmi i fytyrës, arteria kërthizore e vetme, omphacele, hernia inguinale ose kërthizë, anomali të organeve gjenitale, hipotoni muskulore dhe skoliozë.
Sindromi orofaciodigital
Sindroma Orofaciodigital është një grup i kushteve të lidhura që ndikojnë në zhvillimin e zgavrës me gojë (gojën dhe dhëmbët), tiparet e fytyrës dhe shifrat (gishtat dhe këmbët).
Panhypopituitarism, i lidhur me X
Kjo sindromë shkakton një sekretim të reduktuar të një ose më shumë hormoneve të prodhuara nga gjëndrra e hipofizës, e cila mund të çojë në xhuxhizëm tek fëmijët dhe plakje të parakohshme tek të rriturit. Çrregullimet e sekretimit të gonadotropinës ndikojnë në funksionet riprodhuese.
Sindroma Potocki-Lupski (sindroma e dublikimit 17p11.2)
Shkakton një formë të lehtë të aftësisë së kufizuar intelektuale, duke përfshirë aftësitë e reduktuara njohëse, çrregullimet e sjelljes, mungesën e vëmendjes, hiperaktivitetin dhe nganjëherë autizmin. Shumica e njerëzve me sindromë kanë shtat të shkurtër.
Sindroma e ngjashme me Prader-Willi (sindroma SIM1)
Sindroma e ngjashme me Prader-Willi karakterizohet nga aktiviteti i zvogëluar i fetusit, mbipesha, hipotonia muskulore, paaftësia intelektuale, shtatshkurtra, hipogonadizmi hipogonadotrop dhe duart dhe këmbët e vogla.
Sindroma Rieger tip 1 (RIEG1)
Sindroma Rieger është një çrregullim autosomal dominant i morfogjenezës që rezulton në zhvillim jonormal të segmentit anterior të syrit dhe rezulton në verbëri nga glaukoma në afërsisht 50% të individëve të prekur. Sindroma shoqërohet me anomali sistemike duke përfshirë hipoplazinë dentare, dështimin e involucionit të lëkurës periumbilikale dhe hipoplazinë maksilar.
Sindroma Saethre-Chotzen (SCS)
Sindroma Saethre-Chotzing karakterizohet nga prania e vijës së flokëve të vendosur pak, një qepallë e parregullt (ptosis), gjatësia jonormale e veshit, një foraminë parietale e zgjeruar (një hapje në kafkën e kafkës), një formim i lëkurës midis gishtave, një gisht i madh i zërit, deformimi i gishtërinjve dhe presioni i shtuar në tru.
Shurdhimi sensorineural dhe infertiliteti mashkullor
Shurdhimi sensorineural dhe infertiliteti mashkullor është një gjendje e karakterizuar nga humbja e dëgjimit dhe infertiliteti.
Sindroma Smith-Magenis
Sindroma Smith-Magenis është një çrregullim i zhvillimit që prek shumë pjesë të trupit. Karakteristikat kryesore të kësaj gjendjeje përfshijnë paaftësi të lehtë deri në mesatare intelektuale, aftësi të vonuara të të folurit dhe gjuhës, tipare dalluese të fytyrës, shqetësime të gjumit dhe probleme të sjelljes.
Keqformimi i dorës së ndarë / këmbës lloji 3 - Ectrodactylyly type 3 (SHFM3)
Ectrodactyly tip 3 shkakton çrregullime të tilla si bashkimi i një numri të madh të gishtërinjve dhe gishtërinjve, pëllëmbët dhe këmbët e ndara, dhe mungesa dhe / ose zhvillimi jo i plotë i kockave të ndryshme të dorës, këmbës, gishtërinjve dhe gishtërinjve. Pacientë të caktuar zhvillojnë mangësi të zhvillimit të trurit, çrregullime mendore dhe çarje orofaciale.
Keqformim i dorës së ndarë / këmbës tip 5 - Ectrodactylyly type 5 (SHFM5)
Keqformimi i dorës së ndarë / ndarjes së këmbës (SHFM) është një keqformim strukturor i gjymtyrëve që përfshin deformimin e pëllëmbëve dhe këmbëve, bashkimin e gishtave, aplazinë dhe / ose hipoplazinë e falangave, metakarpeve dhe metatarsaleve. Pacientë të caktuar zhvillojnë mangësi të zhvillimit të trurit, çrregullime mendore dhe çarje orofaciale.
Hernia diafragmatike e sindromës, e lindur (HCD / DIH)
Hernia diafragmatike kongjenitale (CDH) i referohet një grupi defektesh kongjenitale në integritetin strukturor të diafragmës, e cila shpesh shoqërohet me hipoplazi pulmonare vdekjeprurëse dhe hipertension pulmonar. Prevalenca tek të porsalindurit varion nga 1 në 2,500 në 1 në 4,000 dhe ekziston një shkallë e vdekshmërisë prej 30% në 60%.
Sindroma trikorhinofalangale tip I (TRPS1)
Sindroma Trikorhinofalangale tip I (TRPS1) është një gjendje që shkakton keqformime të kockave dhe artikulacioneve, tipare dalluese të fytyrës dhe anomali të lëkurës, flokëve, dhëmbëve, gjëndrave të djersës dhe thonjve. Emri i gjendjes përshkruan disa nga zonat e trupit që preken zakonisht: flokët (triko-), hunda (rhino-) dhe gishtat e duarve dhe këmbëve (falangale).
Sindroma Van der Woude (VWS)
Sindroma Van der Woude (VWS) është një sindromë dismorfike gjenetike kongjenitale e rrallë që karakterizohet nga fistulat e buzës së poshtme paramediane, çarja e buzës me ose pa çarë shije, ose çarje qielli e izoluar.
Sindroma WAGR dhe aniridia II
Shumica e njerëzve me sindromën WAGR kanë aniridia, moszhvillim ose mungesë të irisit, e cila mund të zvogëlojë mprehtësinë e shikimit dhe të rrisë ndjeshmërinë ndaj dritës. Shenja të tjera të sindromës WAGR janë paaftësia intelektuale, anomalitë gjenitourinare dhe problemet me veshkat.
Tumori Wilms 1 (WT1)
Tumori Wilms 1 është një nga tumoret më të zakonshëm që ndodhin në fëmijëri (1 në 10,000 fëmijë) dhe përfaqëson 8% të të gjitha kancereve tek fëmijët. Besohet se rezulton nga transformimi malinj i qelizave burimore renale anormalisht të qëndrueshme që ruajnë potencialin e diferencimit embrional.
Sindroma limfoproliferative e lidhur me X (XLP)
Sindroma limfoproliferative e lidhur me X (XLP) është një çrregullim jashtëzakonisht i rrallë i mungesës së imunitetit të trashëguar që karakterizohet nga një sistem imuniteti i dëmtuar lehtësisht i infektuar me virusin Epstein-Barr, i cili është shkaku i mononukleozës infektive.
Sindromi i mikroduplikimit Xp11.22 – p11.23
Shenjat klinike të kësaj mikrodelecioni janë të pavarura nga gjinia dhe madhësia e dublikimit. Shenjat tipike klinike janë forma të ndryshme të krizave. Individët e prekur janë të ndrojtur dhe kokëfortë, dhe sjellja e tyre është e ngjashme me atë të një personi me autizëm.
Sindromi mikrodelecion 1p36
Sindroma e delecionit 1p36 është një çrregullim që zakonisht shkakton paaftësi të rëndë intelektuale. Individët më të prekur nuk flasin ose flasin vetëm disa fjalë. Ata mund të kenë zemërim të zemërimit, të kafshojnë veten e tyre ose të shfaqin probleme të tjera të sjelljes. Shumica kanë anomali strukturore të trurit dhe krizat ndodhin në më shumë se gjysmën e individëve me këtë çrregullim. Individët e prekur zakonisht kanë ton të dobët muskulor (hipotoni) dhe vështirësi në gëlltitje (disfagi).
Sindromi i mikrodelecionit 1q41 – q42
Karakteristikat e zakonshme klinike të mikrodelecionit 1q41 – q42 përfshijnë një vonesë të konsiderueshme të zhvillimit dhe dismorfizmat e dallueshme të fytyrës, siç janë sytë e ulur thellë, maja e gjerë e hundës dhe ura hundore e depresionuar. Në disa raste, janë të pranishme mikrocefalia, e çara e qiellzës, klubi, kriza dhe shtatlartësia.
2q33.1 sindromi i delecionit ("Sindroma e qelqit")
Sindroma e qelqit karakterizohet nga një paaftësi intelektuale e ashpërsisë së ndryshueshme dhe tipareve dismorfike të fytyrës, duke përfshirë mikrognatinë, çarje palpebrale të pjerrëta poshtë, çarje qielli dhe dhëmbë të mbushur me njerëz.
Sindromi i delecionit 5q21.1 – q31.2
Sindroma njihet kryesisht bazuar në një fytyrë të modifikuar në mënyrë të konsiderueshme, e cila përfshin ballin e poshtëm, vetullat e ngritura, një unibrow (synophrys), hundë të shtrënguar, rritje të zvogëluar të nofullës së poshtme (prognizëm maksillar), pjesën e mesme të zgjeruar të buzës së sipërme dhe buzët e ngushta. Karakteristikat kryesore klinike janë vonesa e zhvillimit paraballor dhe pas lindjes, paaftësitë mendore dhe rritja jonormale e gjymtyrëve të sipërme.
Sindromi i delecionit 8p23.1
Karakteristikat klinike të delecionit 8p23.1 janë sëmundja kongjenitale e zemrës, hernia diafragmatike kongjenitale, vonesa në zhvillim dhe çrregullimet tipike të sjelljes - hiperaktiviteti dhe impulsiviteti.
Sindroma e dublikimit 8p23.1
Sindroma e dublikimit 8p23.1 është një anomali e rrallë kromozomale, që rezulton nga dublikimi i pjesshëm i krahut të shkurtër të kromozomit 8, me një fenotip shumë të ndryshueshëm, i karakterizuar kryesisht nga vonesa e lehtë në zhvillim të moderuar, paaftësi intelektuale, disorfizëm i butë i fytyrës dhe anomali kardiake kongjenitale.
Sindromi i dublikimit 11q11 – q13.3
Sindroma karakterizohet nga shurdhim i lindur për shkak të një veshi të brendshëm të pazhvilluar. Dublikimi gjithashtu mund të shkaktojë moszhvillim të pjesës së jashtme të veshëve. Dhëmbët shumë të vegjël janë gjithashtu një tipar i përbashkët.
Sindromi i mikrodelecionit 12q14
Mikrodelecioni 12q14 çon në një formë të lehtë të paaftësisë mendore, çrregullime të hershme të zhvillimit dhe osteopoikilozë (dendësia e tepërt e kockave që çon në dhimbje). Pacientët karakterizohen nga shtatshkurtër.
Sindromi i delecionit 14q11 – q22
Karakteristikat e zakonshme të pacientëve me sindromën e delecionit 14q11 – q22 janë mikrocefalia, hipotonia, rritja e dobët, paaftësia intelektuale me kontakt të dobët me sy, hipoplazia e korpusit dhe karakteristikat dismorfike, duke përfshirë hundën e shkurtër, filtrin e gjatë dhe urën e sheshtë të hundës.
Sindromi i mbiprodhimit 15q26
Sindroma e rritjes së tepërt karakterizohet nga anomali renale (45%), duke përfshirë veshkën patkua dhe agjenezën renale (njëra ose të dy veshkat fetale nuk arrijnë të zhvillohen). Hydronephrosis (funksionimi joadekuat i veshkave), refluksi vezikoureteral (rrjedha mbrapa e urinës), veshkat policistike dhe dublikimi i legenit renal djathtas janë gjithashtu të zakonshme. Njerëzit me këtë sindromë gjithashtu mund të sfidohen mendërisht, të kenë vonesë në zhvillim dhe shtat të gjatë.
Sindromi mikrodelecion 16p11.2 – p12.2
Ajo shoqërohet me anomali të fytyrës, duke përfshirë një fytyrë të rrafshuar, çarje palpebrale të pjerrëta poshtë dhe anomali të syve. Veshët e vegjël dhe paaftësia mendore janë gjithashtu tipike për këtë mikrodelecionim.
Sindromi i mikrodublikimit 16p11.2 – p12.2
Sindroma e dublikimit 16p11.2 – p12.2 është një çrregullim gjenomik i përsëritur me një fenotip të ndryshueshëm duke përfshirë vonesën në zhvillim, tiparet dismorfike, paaftësinë intelektuale të lehtë deri të rëndë, autizmin, sjelljen ngulët ose stereotip, shtatshkurtër dhe anomali të duarve dhe gishtave.
Sindromi i delecionit 17q21.31
Sindroma e delecionit 17q21.31 ose sindroma Koolen-de Vries është një çrregullim i karakterizuar nga vonesa në zhvillim dhe paaftësi intelektuale e lehtë deri mesatare. Njerëzit me këtë çrregullim zakonisht përshkruhen si të gëzuar, të shoqërueshëm dhe bashkëpunues. Ata zakonisht kanë ton të dobët muskulor (hipotoni) në fëmijëri. Rreth gjysma kanë kriza të përsëritura (epilepsi). Individët e prekur shpesh kanë tipare dalluese të fytyrës, anomali të zemrës, probleme me veshkat dhe anomali të skeletit.
Sindromi i dublikimit 17q21.31
Sindroma e dublikimit 17q21.31 i referohet shtatshkurtër, mikrocefali, anomali të gishtërinjve, hirsutizëm (qime të tepërta të trupit), dermatit atopik, probleme me tretjen, anomali të fytyrës (gojë e vogël, anomali të veshëve, hundë të vogël) dhe anomali të gishtërinjve. Njerëzit me këtë dyfishim janë të sfiduar mendërisht, kanë vështirësi në integrimin shoqëror, aftësi të dobëta motorike dhe probleme të sjelljes (agresion, hiperaktivitet, çrregullime obsesive, çrregullime të komunikimit).
Rreziku I deficitit të acidit folik gjatë shtatëzanisë
Acidi folik është një vitaminë B, saktësisht një formë e tretshme në ujë e vitaminës B9. Trupi i njeriut nuk është i aftë ta prodhojë atë, prandaj duhet ta konsumojmë me ushqim. Emri i saj vjen nga fjala latine folium, që do të thotë gjethe. Rastësia? Jo në të vërtetë, sepse perimet me gjethe janë një burim i shkëlqyeshëm i acidit folik në dietë. Acidi folik gjendet në perimet jeshile (brokoli, speca jeshil, marule, spinaq, lakër Brukseli), bizele, thjerrëza, qiqra, fasule të zeza dhe bishtajore të tjera, arra dhe disa fruta të tilla si bananet dhe agrumet. Sidoqoftë, meqenëse folati i gjetur në këtë lloj ushqimi është i ndjeshëm ndaj temperaturave të larta, dritës dhe oksidimit dhe është gjithashtu i tretshëm në ujë, shmangni gatimin e zgjatur të ushqimeve të pasura me folate.
Acidi folik luan një rol vendimtar në zhvillimin e sistemit nervor qendror te fetusi
Folatet luajnë një rol kryesor në sintezën e ADN-së dhe aminoacideve, përfshihen në ndarjen e qelizave, prodhimin e gjakut dhe funksionimin e sistemit imunitar. Acidi folik kujdeset për formimin, metabolizmin dhe funksionimin e duhur të qelizave të gjakut. Parandalon anomalitë në mbylljen e tubit nervor. Prandaj, acidi folik është veçanërisht i rëndësishëm në fillim të shtatzënisë, kur tubi nervor mbyllet, dhe shpina e embrionit dhe sistemi nervor fillojnë të formohen.
Tubi nervor
Tubi nervor është një strukturë fetale nga e cila zhvillohet truri dhe palca kurrizore. Si e tillë, ajo formon bazën e organeve vitale dhe anomalitë në zhvillimin e saj shkaktojnë një grup defektesh, të quajtura gjithashtu defekte të tubit nervor. Procesi i zhvillimit dhe mbylljes së tubit nervor dhe harkut vertebral zhvillohet brenda katër javëve të para pas fekondimit të vezës.
Gjinekologët rekomandojnë përdorimin e acidit folik para një shtatzënie të planifikuar. Në të vërtetë, konsumi i acidit folik gjatë shtatëzanësisë është treguar se zvogëlon shanset e zhvillimit jonormal të fetusit dhe dëmtimin e tubit nervor deri në 70%.
Kur një grua zbulon se është shtatzënë, ajo është afër javës së 5-të të shtatzënisë. Gjinekologët e konsiderojnë ditën e parë të menstruacioneve të fundit si fillimin e shtatëzanisë. Kur një grua bën një test (nëse e bën menjëherë), ajo tashmë është 4 javë shtatëzënë. Acidi folik është thelbësor gjatë këtyre javëve të para; midis javës 8 dhe 12, ai kontribuon në zhvillimin e fetusit dhe sistemit të tij nervor. Kjo është arsyeja pse përdorimi i acidit folik si një përgatitje për shtatëzaninë është thelbësore.

Nivelet e acidit folik në gratë që përdorin kontraceptiv oral janë jashtëzakonisht të ulëta
Disa studime kanë treguar çrregullime të metabolizmit e sidomos të vitaminës B9 (acid folik) në gratë që marrin kontraceptiv oral. Pas një periudhe të gjatë të marrjes së pilulave të kontrollit të lindjes, nivelet e acidit folik ulen në trup. Sidoqoftë, ato janë thelbësore për zhvillimin e shëndetshëm embrional. Pra, kur një çift vendos të ketë një fëmijë, ekspertët rekomandojnë që gruaja të ndalojë marrjen e pilulave të kontrollit të lindjes dhe çifti të përdor metoda të tjera mbrojtjeje për tre muaj. Gjatë këtyre tre muajve, gratë duhet të fillojnë të marrin acid folik.
Acidi folik është gjithashtu i dobishëm më vonë gjatë shtatëzanësisë dhe gjatë gjidhënies, pasi forcon sistemin imunitar dhe parandalon aneminë. Para shtatzënisë së planifikuar, gjatë shtatëzënësisë dhe gjidhënies, gjinekologët rekomandojnë 400 miligramë acid folik çdo ditë në formën e shtesave dietike.
Rreziku më i lartë kërkon doza më të larta
Çiftet që kanë një rrezik më të lartë të defekteve të tubit nervor duhet të jenë shumë më të vëmendshëm ndaj nevojave të acidit folik para dhe gjatë shtatzënisë së planifikuar. Zakonisht, në këto raste, mjeku juaj këshillon edhe një dozë më të lartë.
Rreziku është më i lartë në rastet e mëposhtme:
- Diabeti
- Epilepsia
- Prania e defekteve të tubit nervor në çiftin që planifikon shtatzëninë
- Fetusi me defekte të tubit nervor në shtatzënitë e kaluara
- Histori familjare e defekteve të tubit nervor
- Konsumimi i sasive të mëdha të alkoolit
Frekuenca e defekteve dhe pasojave të tubit nervor për fëmijën
Nëse tubi nervor nuk mbyllet si duhet dhe plotësisht, ndodhin defektet e tubit nervor.
Defektet e tubit nervor janë një nga defektet më të zakonshme tek foshnjat dhe prekin 300,000 të porsalindur në të gjithë botën çdo vit. Ndër më të zakonshmet është spina bifida. Në varësi të llojit të dëmtimit të tubit nervor, spina bifida ndahet në:
- Spina bifida occulta: një nga anomalitë më të zakonshme kongjenitale të pranishme në një të katërtën e fëmijëve në moshën e adoleshencës. Ekziston një boshllëk i vogël në shtyllën kurrizore, por nuk ka hapje ose qeskë në anën e pasme, dhe zakonisht nuk shkakton ndonjë paaftësi. Lëkura mbi deformimin mund të përmbajë një tufë me flokë, një gropëz ose një shenjë lindjeje.
- Meningocela: ky lloj karakterizohet nga një formacion me lëng që del nga një hapje në shpinën e foshnjës. Palca kurrizore nuk është në këtë qeskë dhe zakonisht ka pak ose aspak dëmtime nervore.
- Mielomeningocela: forma më e rëndë e spina bifida. Një formacion që del nga shpina e foshnjës përmban jo vetëm lëngje, por edhe pjesë të palcës kurrizore dhe nervave. Të dy janë të dëmtuar dhe shkaktojnë paaftësi të moderuara deri në ato të rënda.










